 《妇产科学》.docx
《妇产科学》.docx
- 文档编号:18111565
- 上传时间:2023-08-13
- 格式:DOCX
- 页数:13
- 大小:437.16KB
《妇产科学》.docx
《《妇产科学》.docx》由会员分享,可在线阅读,更多相关《《妇产科学》.docx(13页珍藏版)》请在冰点文库上搜索。
《妇产科学》
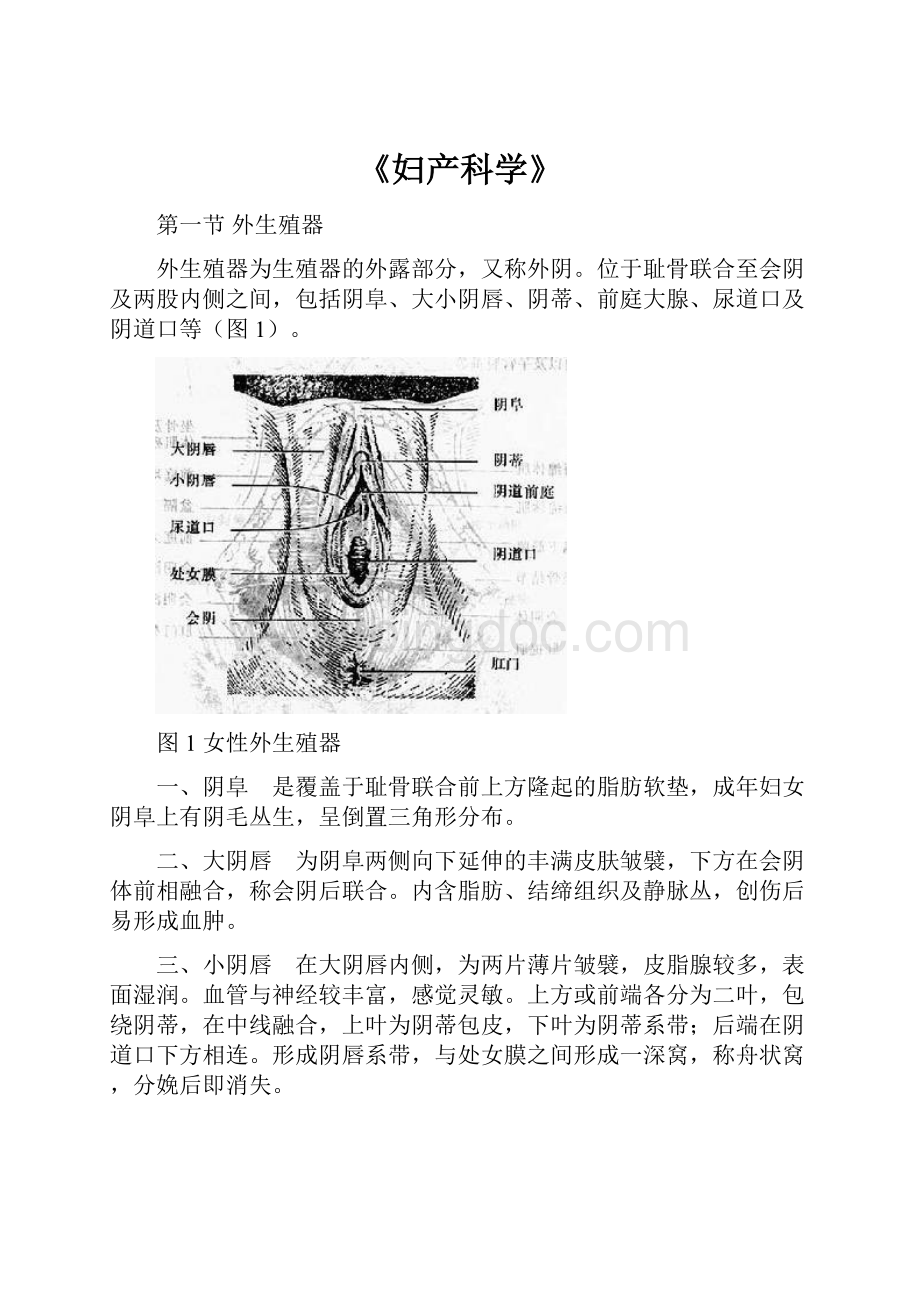
第一节外生殖器
外生殖器为生殖器的外露部分,又称外阴。
位于耻骨联合至会阴及两股内侧之间,包括阴阜、大小阴唇、阴蒂、前庭大腺、尿道口及阴道口等(图1)。
图1女性外生殖器
一、阴阜 是覆盖于耻骨联合前上方隆起的脂肪软垫,成年妇女阴阜上有阴毛丛生,呈倒置三角形分布。
二、大阴唇 为阴阜两侧向下延伸的丰满皮肤皱襞,下方在会阴体前相融合,称会阴后联合。
内含脂肪、结缔组织及静脉丛,创伤后易形成血肿。
三、小阴唇 在大阴唇内侧,为两片薄片皱襞,皮脂腺较多,表面湿润。
血管与神经较丰富,感觉灵敏。
上方或前端各分为二叶,包绕阴蒂,在中线融合,上叶为阴蒂包皮,下叶为阴蒂系带;后端在阴道口下方相连。
形成阴唇系带,与处女膜之间形成一深窝,称舟状窝,分娩后即消失。
四、阴蒂 为圆柱形勃起组织,位于两侧小阴唇顶端,相当于男性的阴茎,分为头、体和脚三部,由海绵样组织和不随意肌组成,富含神经血管,受伤后易出血。
五、阴道前庭 为两小阴唇之间的菱形区,前方有尿道外口,后方有阴道口。
阴道口有粘膜皱襞环绕一周,称“处女膜”。
开口多在中央,未婚时呈圆形或半月形,亦有呈筛状者;婚后处女膜破裂呈星形裂口,分娩后因进一步撕裂而呈锯龄状隆组织,称“处女膜痕”。
临床上一般可根据处女膜的形式,分辨未婚、已婚或经产者。
六、前庭大腺(巴氏腺) 位于前庭下方阴道口的两侧,开口于小阴唇内侧中、下三分之一交界处,性冲动时分泌粘液润滑阴道,有炎症时管口发红,如腺管闭塞,可形成脓肿或囊肿。
七、会阴 为阴道口和肛门之间的一段软组织,由皮肤、肌肉及筋膜组成。
由会阴浅、深横肌、球海绵体肌及肛门外括约肌等肌腱联合组成的中心腱,称“会阴体”,厚约3~4cm,表层较宽厚,深部逐渐变窄呈楔形。
会阴(图2)是骨盆底的一部分,起重要支持作用。
分娩时会阴部所受压力最大,保护不好可造成裂伤,如不及时处理,日后可发生膀胱及(或)直肠膨出以及子宫脱垂等。
图2 会阴的组成与骨盆底浅层肌肉
第二节内生殖器
包括阴道、子宫、输卵管及卵巢,后二者常被称为子宫附件(图3.4)
图3女性盆腔纵切面观
图4女性盆腔上面观
一、阴道
为性交器官及月经血排出与胎儿娩出的通道,呈扁平管状,外窄内宽,顶端有子宫颈凸出,环绕子宫颈周围的部分,称“阴道穹窿”。
分为前后左右四个部分,以后穹窿较深。
阴道前壁长约7~9cm,以一层较薄的疏松结缔组织与尿道及膀胱相隔。
后壁长约10~12cm,上段仅有很薄的组织(仅有阴道壁和子宫直肠陷凹的一层腹膜)和腹腔隔开,中段为一层较薄的疏松结缔组织与直肠相隔,上段和出口与直肠及会阴相毗邻。
阴道粘膜有很多皱折,粘膜下肌肉层及疏松结缔组织,伸展性很大。
阴道粘膜无分泌腺,细胞含有糖元,经阴道杆菌分解后产生乳酸,使阴道保持一定的酸度(pH4.5),有防止致病菌繁殖的作用。
阴道上皮细胞受卵巢性激素的影响而发生周期性变化。
因此,将脱落的阴道上皮细胞作涂片染色检查,是了解卵巢功能的方法之一。
二、子宫
是产生月经和孕育胎儿的器官,位于骨盆腔中央,在膀胱与直肠之间,如倒置、前后略扁的梨形,子宫大小与年龄及生育有关,未产者约长7.5cm、宽5cm、厚3cm,子宫可分为底、体与颈三个部分,上三分之二为“子宫体部”;体的上部两侧输卵管入口线以上稍隆突部为“子宫底部”,下三分之一为“子宫颈部”,子宫颈下半部伸入阴道称“宫颈阴道段”,上半部为“宫颈阴道上段”。
宫腔呈倒置三角形,深约6cm,上方两角为“子宫角”,通向输卵管。
下端狭窄为“峡部”,长约1cm,其下通向宫颈管(图5)。
峡部上界因解剖上较狭窄,有人称之为“宫颈解剖内口”,下界因粘膜在此由子宫内膜转变为宫颈内膜,称“宫颈组织内口”。
峡部在妊娠期逐渐扩展,临产时形成子宫下段。
宫颈管为梭形上为内口,下开口于阴道,为宫颈外口,未产者呈圆点状,已产者因分娩时裂伤,多呈“一”字形(图6)。
宫颈以外口为界,分为上下两唇。
宫颈宽约1.5~2.5cm,硬度如软骨。
输尿管由上向下在距宫颈侧仅约2~2.5cm处,在子宫动脉的后方与之交叉,再向下经阴道侧穹窿顶端绕向前方进入膀胱壁。
在此区域内行妇科手术时,必须警惕,防止损伤输尿管。
宫体与宫颈比例因年龄而异,婴儿期为1:
2,青春期为1:
1,生育期为2:
1(图7),
图5子宫矢状剖面图,示峡部
1峡部2宫颈阴道上段3宫颈阴道段
图6宫颈外口
图7宫体与宫颈长度比例
A婴儿期子宫约1:
2 B青春期子宫约1:
1C成年期子宫约2:
1
子宫正常稍向前弯曲,前壁俯卧于膀胱上,与阴道几乎成直角,位置可随膀胱直肠充盈程度的不同而改变。
子宫壁由外向内为浆膜、肌层及粘膜(即内膜)三层。
粘膜又分功能层(致密层与海绵层)与基底层两部分。
青春期开始,受卵巢激素的影响,功能层发生周期性变化(增殖、分泌及脱落),而基底层无周期性变化。
肌层最厚,分为内、中、外三层。
外层多纵行,内层环行,中层肌纤维交织如网,分娩后收缩可压迫贯穿其间的血管,起止血作用。
浆膜层紧紧覆盖宫底及宫体,在前方相当于峡部下界处折向膀胱,形成“子宫膀胱皱襞”。
浆膜疏松地覆盖着峡部,在行子宫下段剖宫产术及子宫切除术时,即在此切开腹膜,推开膀胱,露出子宫下段及颈部。
子宫后壁浆膜则向下掩盖宫颈上段及阴道后壁上段,反折至直肠,形成“子宫直肠陷窝”,此为腹腔最低部分。
与阴道后穹窿仅有阴道壁、少量结缔组织及一层腹膜相隔。
临床上,当腹腔内出血或感染化脓时,血液或脓液多积于此,可从阴道后穹窿进行穿刺抽吸或切开引流,以达诊断、治疗目的。
三、子宫韧带
子宫共有三对韧带支持
1.阔韧带 是子宫浆膜前后叶在子宫两侧会合后形成如翼形的腹膜皱襞,两侧向盆壁伸展,与腹膜壁层相延续,其间主要含有少量结缔组织及丰富的血管。
阔韧带的上缘为游离部分,内侧2/3包绕输卵管,外侧1/3由输卵管伞端延达盆壁,称“骨盆漏斗韧带”(简称盆漏斗韧带),卵巢动、静脉由此韧带穿过。
在阔韧带下部,横行于子宫两侧和骨盆侧壁之间为一对坚韧的平滑肌与结缔组织纤维束,是固定宫颈,维持子宫位置的主要结构,称“主韧带”。
子宫动、静脉及输尿管贯穿其间。
2.圆韧带 为一对近圆形的肌纤维束,有腹膜覆盖。
起于子宫底两角输卵管的前下方,向前向外延续,通过腹肌沟管止于阴阜及大小阴唇内,有维持子宫前倾的作用。
3.子宫骶骨韧带 由宫颈后上方两侧向后伸延,绕过直肠两侧止于第二、第三骶骨前的筋膜,将宫颈向后上方牵引,有间接维持子宫前倾的作用。
四、输卵管
输卵管位于子宫底的两侧,长约8~14cm,由内向外分为四部(图8),即间质部,为通过子宫肌壁的部分,管腔狭窄,长约1cm;峡部,为紧连子宫角的较狭窄部分,长约2~3cm;壶腹部,为外侧较宽大部分,长约5~8cm;伞端或漏斗部,为输卵管末端,形似漏斗,游离端有很多细伞,开口于腹腔。
输卵管由腹膜、肌织膜及粘膜三层组成,粘膜有很多皱襞,愈近伞端愈厚,皱襞也愈多。
炎症可造成粘膜粘连,致管腔变窄或堵塞,可引起输卵管妊娠或不孕。
粘膜表面为单层高柱状细胞,其中有分泌细胞及纤毛细胞,纤毛向宫腔方向摆动。
肌织膜与粘膜相反,愈近子宫愈厚,收缩时使输卵管向宫腔方向蠕动,加上纤毛的摆动,有助于卵子或受精卵向宫腔输入。
图8输卵管各部示意
五、卵巢
为女性生殖腺,有产生卵子及女性性激素的功能。
卵巢呈扁椭圆形,左右各一,成年妇女的卵巢约3.5×2.5×1.5cm大小,色灰白,位于阔韧后方输卵管之下,由卵巢系膜与阔韧带后叶相连,内侧借卵巢固有韧带与子宫相接,外侧与盆漏斗韧带相连。
卵巢由里向外为髓质、皮质、白膜及生发上皮。
髓质内含大量血管、神经和淋巴管;皮质含有大量处于不同发育阶段的卵泡及黄体和白体等。
白膜为一层白色纤维组织,外覆单层立方形上皮细胞,为生发上皮(图9)。
图9卵巢结构及周期性变化切面示意图
PF原始卵泡PF初级卵泡 FS次级卵泡 DF闭锁卵泡GF成熟卵泡
CO卵丘 T卵泡膜 Gc颗粒细胞 O排卵 CL黄体
DCL退化黄体GE生发上皮 CA白体 TA内膜 M髓质
第三节女性生殖器官血液供应
女性生殖器的血液供应(图10),主要来自子宫动脉、卵巢动脉、阴道动脉及阴部内动脉。
图10女性生殖器宫主要血液供应
一、子宫动脉 来自髂内动脉前支,沿盆壁下行,至阔韧带基底部急向内弯曲,在相当于子宫颈内口水平离子宫约2cm处跨越输尿管,达子宫侧缘,分为上下两支,上支为主干,沿子宫侧壁迂回上行,供血给子宫前后壁,在宫底分为卵巢、输卵管及宫底三支;下支供血给宫颈、阴道上部及部分膀胱,与阴道动脉吻合。
临床上,子宫动脉、输尿管及子宫颈之间的解剖关系有重要的意义。
在切除子宫时,易在此处发生出血或损伤输尿管,必须警惕。
二、卵巢动脉 在第二腰椎左边由腹主动脉分出下行,经盆漏斗韧带上缘向中线横行,分支供血给卵巢及输卵管,最后与子宫动脉上行支吻合。
三、阴道动脉 由髂内动脉前支分出,供血给阴道中部及部分膀胱,与子宫动脉的阴道支吻合。
阴道下段则由痔中动脉与阴部内动脉供血。
四、阴部内动脉 由髂内动脉前支或中支分出,先由坐骨大孔穿出骨盆腔,绕过坐骨棘,再由坐骨小孔进入会阴肛门区,分出痔下动脉,供血给直肠下段及肛门,最后分支供血给会阴、阴唇及阴蒂等处。
盆腔静脉与各同名动脉伴行,接受各相应区域的血流回流,子宫和阴道静脉汇入髂内静脉,右侧卵巢静脉回流入下腔静脉,左侧多终于肾静脉。
第四节女性生殖器官淋巴分布
淋巴管及淋巴结均随血管而行(图11),分为下列三组:
图11女性生殖器官的淋巴分布
女性生殖器官有丰富的淋巴管及淋巴结。
均伴随相应的血管而行,首先汇入沿髂动脉的各淋巴结,然后注入主动脉周围的腰淋巴结,最后在第二腰椎处汇入胸导管的乳糜池。
当生殖器发生炎症或癌肿时,沿着回流的淋巴管传播,可引起相应的淋巴结肿大。
女性生殖器淋巴分外生殖器淋巴与内生殖器淋巴两组(图11):
一、外生殖器淋巴 分深浅两部分,均汇入髂外淋巴结组。
腹股沟浅淋巴结位于腹股沟韧带下方,约10~20个,一部分收容外生殖器、会阴、阴道下段及肛门部淋巴;另一部分沿大隐静脉收容会阴及下肢的淋巴。
腹股沟深淋巴结位于股静脉内侧之股管内,收容阴缔、股静脉区淋巴及腹股沟浅淋巴。
二、内生殖器淋巴 此组淋巴结沿髂动脉排列,分髂外、髂内与髂总淋巴结。
再向上到腹主动脉旁的腰淋巴结,尚有1~2个位于骶骨与直肠之间的骶淋巴结。
子宫体及底部淋巴与输卵管、卵巢淋巴均输入腰淋巴结;子宫体两侧淋巴可沿子宫圆韧带进入腹股沟浅淋巴结;阴道上段与子宫颈淋巴大部分汇入闭孔和髂内淋巴结,小部分汇入髂外淋巴结,并经子宫骶骨韧带入骶前淋巴,阴道后壁和直肠淋巴也输入骶前淋巴结;膀胱的淋巴输入髂淋巴结。
第五节 女性生殖器官神经分布
女性内生殖器官在大脑皮层的调节下,直接受交感和付交感神经的控制,而外生殖器官则由阴部神经所支配(图12)。
阴部神经为体节神经,由第二、三、四骶神经前支的分支所组成,与阴部内动脉并行,在坐骨神经节内侧上方分为三支,即痔下神经、阴蒂背神经及会阴神经。
临床上常用阴部神经阻滞麻醉进行阴道及外阴手术。
图12女性生殖器官的神经分布
第五节邻近器官
盆腔内其他器官与生殖器官在位置上相互邻接,且血管、淋巴及神经系统也有密切的联系。
一、尿道 女性尿道长约2~4cm,以膀胱三角尖端开始,于阴道前方、耻骨联合后面向前下走行,穿过泌尿生殖隔至阴蒂下方,形成尿道外口,由随意肌构成外括约肌,尿道内口括约肌由不随意肌构成。
二、膀胱 为一壁薄的空腔器官,成人正常容量约350~500ml,位于小骨盆内。
分为膀胱顶、膀胱底两部。
膀胱顶部被腹膜覆盖,向后移行至子宫前壁,形成膀胱腹膜反折。
三、输尿管 起始于肾盂止于膀胱,为一对肌性的圆索状长管,长约30cm,分为腰段、骨盆段及膀胱壁段,其上段在腹膜后,沿腰大肌前侧下降,在骶髂关节处,从髂外动脉前跨过,进入盆腔,下行达阔韧带底部,再向前内走行,于近宫颈约2cm处,在子宫动脉后方与之交叉,经阴道侧穹窿绕向前,穿过膀胱宫颈韧带前后叶,最后进入膀胱壁。
四、直肠 位于小骨内,全长约15~20cm,前面与子宫及阴道后壁相邻。
后面为骶骨,上接乙状结肠,下连肛管。
五、兰尾 位于右髂窝内,长短粗细不一,平均长7~9cm。
第二章 女性骨盆
女性骨盆是产道的重要组成部分,是胎儿经阴道娩出的必经之路,其大小、形状直接影响到分娩。
因此,对其构造和特点,应有较清楚的了解。
第一节骨盆的组成
一、骨盆的构成
骨盆是由骶骨、尾骨和两块髋骨(由髂骨、坐骨及耻骨融合而成)所组成(图13)。
骶骨与髂骨和骶骨与尾骨间,均有坚强韧带支持连结,形成关节,一般不能活动,妊娠后在激素的影响下,韧带稍许松弛,各关节因而略有松动,对分娩有利。
图13骨盆
两侧髂耻线及骶岬上缘的连线形成骨盆“骨盆界线”。
该界线将骨盆分成上下二部,上为大骨盆或称假骨盆,下为小骨盆或真骨盆(简称骨盆)。
大骨盆能支持妊娠时增大的子宫,但与分娩无关。
临床上可通过观察大骨盆的形状和测量某些径线等,来间接了解真骨盆的情况。
二、骨盆的关节
(一)耻骨联合 两耻骨间有纤维软骨联接。
(二)骶髂关节 位于骶骨与髂骨间,有宽厚的骶髂骨韧带连接。
(三)骶尾关节 活动性较大,分娩时可后移2cm,使骨盆出口径线增大。
三、骨盆特点
(一)骨盆四壁 耻骨联合短而宽,耻骨弓角度较大,骶岬突出较小,坐骨棘平伏,骨盆腔呈圆筒形,浅而宽。
(二)骨盆入口 近乎圆形或椭圆形。
(三)骨盆出口 宽大、坐骨结节间距宽阔。
- 配套讲稿:
如PPT文件的首页显示word图标,表示该PPT已包含配套word讲稿。双击word图标可打开word文档。
- 特殊限制:
部分文档作品中含有的国旗、国徽等图片,仅作为作品整体效果示例展示,禁止商用。设计者仅对作品中独创性部分享有著作权。
- 关 键 词:
- 妇产科学 妇产 科学
 冰点文库所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。
冰点文库所有资源均是用户自行上传分享,仅供网友学习交流,未经上传用户书面授权,请勿作他用。


 《高压旁路系统检修作业指导书》0930.docx
《高压旁路系统检修作业指导书》0930.docx
